Da pochi giorni il Ministero della Salute ha diffuso il Rapporto sull’attività di ricovero ospedaliero - dati SDO 2019, correntemente indicato come "Rapporto SDO".
Il 2019 rischia di essere un anno dimenticato, da chi solitamente si è occupato di trarre conclusioni e commenti dagli indicatori del macrolivello del sistema ospedaliero, che nel 2020 era altrimenti affaccendato, per via delle nuove situazioni che si erano venute a creare.
Osservare attentamente cosa è successo nel 2019 non è però esercizio futile, al solo scopo di mantenere la continuità della serie storica degli indicatori: occorre tener presente che su questo terreno si è potuta sviluppare la risposta ospedaliera alla pandemia, basata sull’organizzazione e sulle strutture esistenti, che ha rapidamente messo in atto organizzazione e attivato strutture differenti, con una rete di servizi frequentemente descritta come vicina al collasso, ma che ha accolto tutti coloro che ne avevano bisogno. Più o meno, non dappertutto e, per di più, determinando una nuova definizione di bisogno.
In effetti, quello dovrebbe essere considerato l’ultimo anno in cui erano completamente valide le regole precedenti.
Su questo piano, analizzare il 2019 è come aprire una finestra sull’ultimo periodo dell’era dei DRG, le cui dinamiche sono state analizzate nel recente Documento ARS n. 106, e riflettere su come sta cambiando la filosofia dell’organizzazione ospedaliera. Il sistema dei DRG è stato attivato in Italia nel 1995, e quindi ha compiuto venticinque anni il primo gennaio 2020.
C’è stato chi, in periodi di affanno pandemico, impulsivamente ha proposto di riportare l’organizzazione degli ospedali a quella di venti anni fa:
- auspicando la riapertura dei piccoli ospedali, poco sicuri e poco efficienti, baluardo di una sanità ospedalo-centrica polverosa e caotica, quando invece la pandemia ci ha mostrato chiaramente la necessità di medicina territoriale, generale e prevenzione robuste e organizzate
- cancellando modelli organizzativi ancora incompletamente sviluppati, che dal canto loro (più o meno, non dappertutto) hanno reso possibile il rapido e difficile riassetto verso livelli di cura intensivi e compiutamente high-care (per approfondire: La risposta alla pandemia da Sars-CoV-2 del network ospedaliero della Toscana)
Il ripensamento dell’organizzazione degli ospedali interessa molteplici aspetti, come la ridefinizione dei flussi interni e delle modalità di accesso, le trasformazioni dei pronto soccorso, l’ampiezza degli spazi comuni, la realizzazione di degenze flessibili con molte camere singole, il dimensionamento delle terapie intensive ed i loro collegamenti con i servizi diagnostici (per approfondire: La sanità ai tempi del coronavirus. Marco Geddes da Filicaia, 2020).
La deospedalizzazione, ovvero si ricovera solo quando non è possibile fornire l’assistenza in altro modo
Nel 2019 si rileva la diminuzione del numero dei ricoveri negli ospedali italiani: complessivamente si passa da 8.339.286 a 8.193.592 dimissioni nei ricoveri per acuti, riabilitazione e lungodegenza (1,7% in meno rispetto al 2018). La maggiore riduzione percentuale si rileva nei ricoveri ordinari per acuti (-2,2% rispetto al 2018).
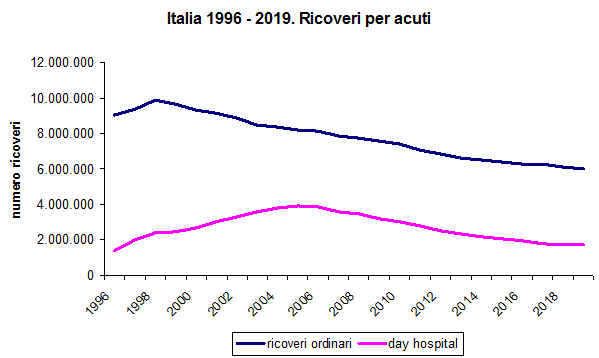
La riduzione dei ricoveri per acuti è un fenomeno che si è osservato dal 1998 nei ricoveri ordinari, dopo un iniziale aumento nei primi anni dall’introduzione del sistema dei DRG, e dal 2005 per i ricoveri diurni (in day hospital), con l’avvio dello spostamento della casistica operatoria verso la chirurgia ambulatoriale [figura 1]. I ricoveri in regime ordinario hanno subito una riduzione del 39% dal 1998 al 2020.
Figura1. Numero ricoveri per acuti in regime ordinario e day hospital, Italia 1996-2019 (fonte: Ministero della Salute, Rapporto sull’attività di ricovero ospedaliero, edizioni da 1997 a 2020).
Il tasso di ospedalizzazione per acuti, standardizzato per età e genere, si riduce da 120,5 (2018) a 117,9 ricoveri ogni 1.000 abitanti (2019). Per i ricoveri ordinari si passa da 92,4 a 90,1/1.000, mentre per i day hospital la riduzione è da 28,1 a 27,8/1.000.
Nel 1998 il tasso di ospedalizzazione per acuti era 205,1 ogni 1.000 abitanti (167,4/1.000 in ricovero ordinario e 37,7/1.000 in day hospital).
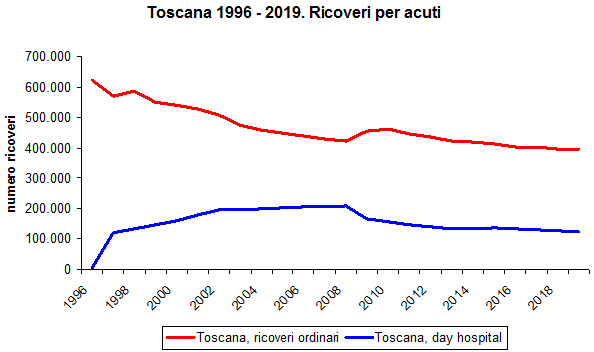
In Toscana i ricoveri ordinari sono diminuiti solo dello 0,36% dal 2018 (396.910) al 2019 (395.487). Complessivamente, la curva dei ricoveri annui per acuti in Toscana ha un andamento diverso dall’Italia nel suo insieme [figura 2]: si osserva infatti una pressoché continua riduzione dei ricoveri ordinari dal 1996 al 2008, poi una risalita nel 2009 e 2010 e infine una ripresa della discesa fino al 2019, con una pendenza inferiore rispetto a quella nazionale. Come vedremo più avanti, l’inversione dell’andamento degli anni 2008-2010 è dovuta interamente a una decisa riduzione della durata delle degenze, che in quegli anni ha liberato posti letto e consentito un aumento dei ricoveri.
Figura 2. Numero ricoveri per acuti in regime ordinario e day hospital, Toscana 1996-2019 (fonte: Ministero della Salute, Rapporto sull’attività di ricovero ospedaliero, edizioni da 1997 a 2020).
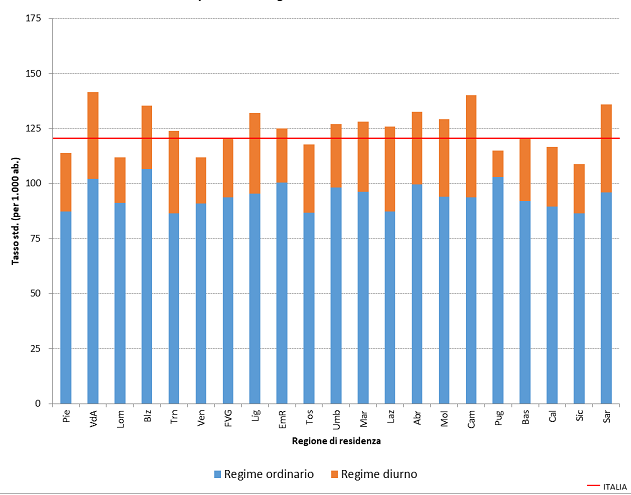
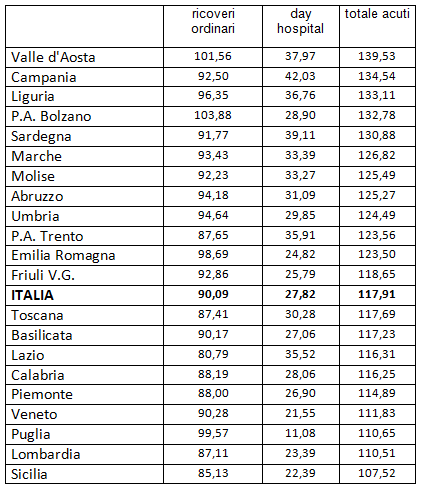
In Toscana il tasso di ospedalizzazione per acuti standardizzato (per età e genere) è analogo a quello nazionale, 117,7 ricoveri ogni 1.000 abitanti, con un maggiore utilizzo del day hospital. Per i ricoveri ordinari è 87,4/1.000, e per i day hospital 30,3/1.000. La variabilità dei tassi di ospedalizzazione tra le regioni è elevata [tabella 1].
Tabella 1. Tassi di ospedalizzazione standardizzati per acuti in regime ordinario, day hospital e totali, anno 2019 (fonte: Ministero della Salute, Rapporto sull’attività di ricovero ospedaliero – dati SDO 2019).
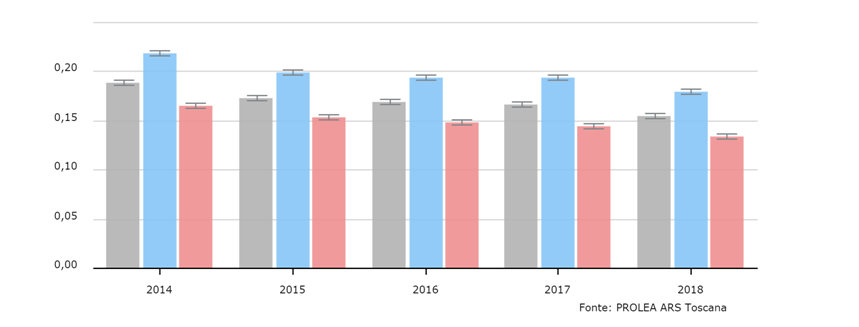
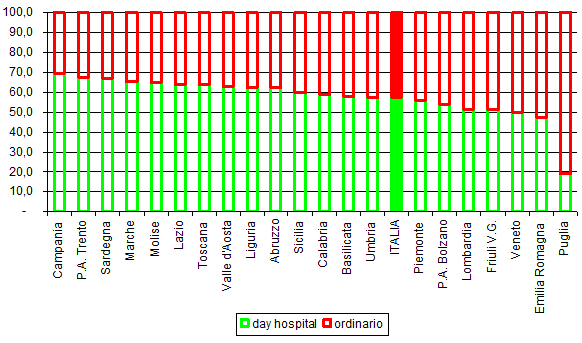
Altre misure esplorano la selezione dei ricoveri secondo l’appropriatezza del setting di erogazione, in base alla percentuale di DRG a rischio d’inappropriatezza. Questo indicatore, definito dal Patto per la Salute 2010-2012, individua un elenco di DRG ad alto rischio d’inappropriatezza se erogati in regime ordinario. Rispetto a questa misura, l’appropriatezza dei ricoveri è andata aumentando negli anni, e nel 2019 si è registrato un ulteriore miglioramento rispetto all’anno precedente, passando dal 55,5% al 57,3% l’insieme di tali ricoveri effettuati in day hospital. La variabilità tra le regioni permane tuttavia molto alta [figura 3]. La percentuale di DRG a rischio d’inappropriatezza e la riduzione del numero di day hospital nell’insieme, valutate insieme, indicano un’effettiva riduzione del ricorso all’ospedale per le condizioni ciniche elencate dal Patto per la Salute.
Figura 3. Rapporto percentuale tra DRG ad alto rischio di inappropriatezza erogati in ricovero ordinario e in day hospital, anno 2019 (fonte: Ministero della Salute, Rapporto sull’attività di ricovero ospedaliero – dati SDO 2019).
La contrazione dei tempi di degenza: si sta in ospedale per acuti solo il tempo necessario a superare la fase di acuzie
La riduzione della durata delle degenze era uno dei risultati attesi in seguito all’introduzione del sistema dei DRG, che modificando il metodo di valorizzazione dell’attività di ricovero dal primitivo “piè di lista” a una retribuzione a prestazione con tariffe predeterminate, generava una spinta formidabile verso la velocizzazione dei processi di cura (vedi Documento ARS, n. 106 citato sopra, pagine 15-18).
In Italia, la degenza media dei ricoveri per acuti si è abbassata immediatamente, passando da 7,7 giorni nel 1996, a 7,2 nel 1998. L’andamento in diminuzione è stato costante fino al 2002, quando si è toccata la quota minima di 6,7 giorni, per stabilizzarsi su valori simili fino al 2011, anno in cui la tendenza si è invertita, per risalire fino ai 7 giorni registrati nel 2019.
I motivi di questa inversione di tendenza possono essere diversi, pensiamo che abbia un effetto il mancato investimento sulle cure domiciliari.
I fattori in gioco nella riduzione delle permanenze in ospedale sono diversi: sveltimento dei processi diagnostici interni, scelta di procedure chirurgiche mini-invasive, snellimento delle procedure di dimissione, organizzazione di ambulatori per il follow up, programmazione chirurgica con spostamento delle attività propedeutiche all’intervento chirurgico in modalità ambulatoriale. L’importanza di quest’ultimo elemento è testimoniata, nel rapporto SDO, dalla registrazione, dal 1998, della degenza media preoperatoria: la riduzione di questa è stata continua dal 1998 (2,4 giorni) al 2019 (1,6 giorni) [figura 4].
Figura 4. Degenza media (DM) e degenza media preoperatoria (DMP), Italia e Toscana 1996-2019 (fonte: Ministero della Salute, Rapporto sull’attività di ricovero ospedaliero, edizioni da 1997 a 2020).
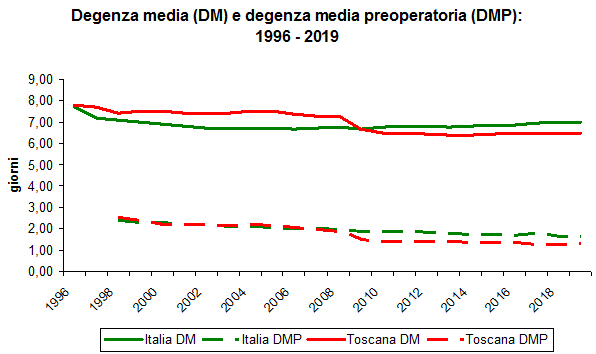
Per la Toscana si registra un andamento abbastanza differente rispetto a quello nazionale [figura 4]. Si partiva da una degenza media più alta (7,8 giorni nel 1996) con una lenta discesa dell’indicatore fino al 2008 (7,3 giorni), poi una brusca riduzione dal 2008 al 2010 (6,5 giorni) per stabilizzarsi su quel valore fino al 2019. Il contributo della degenza media preoperatoria alla riduzione della degenza totale è molto più marcato in Toscana rispetto a quello dell’Italia nel suo insieme: si scende a 1,4 giorni nel 2009 e si continua fino a valori inferiori a 1,3.
Come avevo annunciato in precedenza in quest’articolo, il cambiamento di marcia nell’efficienza delle cure registrato nel 2008 in Toscana ha liberato risorse ospedaliere e consentito una maggiore attività di ricovero nel biennio 2008 – 2010, pur nella continuità del processo di deospedalizzazione rilevato in Toscana come nel resto della Nazione (figura 2). I fattori che hanno contribuito al fenomeno descritto sono molti e appartengono ad ambiti diversi, tra i quali ha importanza un movimento culturale diffuso, descritto nel citato documento ARS n.106 sull’intensità di cure [vedi pagine 18-24].
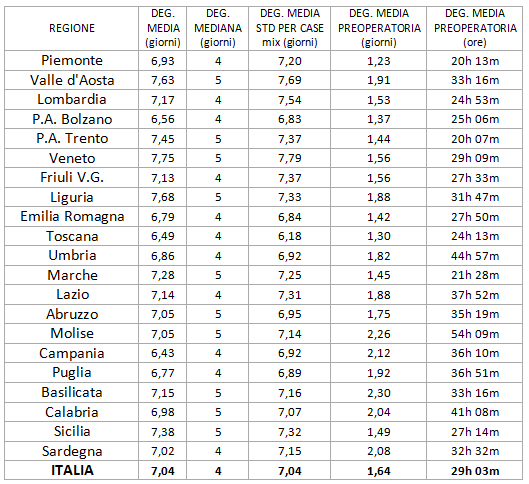
Anche nel caso della durata delle degenze, occorre puntualizzare: più o meno, non dappertutto. La tabella seguente, ripresa direttamente dal Rapporto SDO 2020 (dati 2019) mostra una grande variabilità di degenza media grezza e standardizzata, degenza mediana e degenza media preoperatoria [tabella 2].
Tabella 2. Degenza media grezza e standardizzata, degenza mediana e degenza media preoperatoria, Italia e Regioni, anno 2019 (Ministero della Salute, Rapporto sull’attività di ricovero ospedaliero – dati SDO 2019).
Il diagramma ICM - ICP
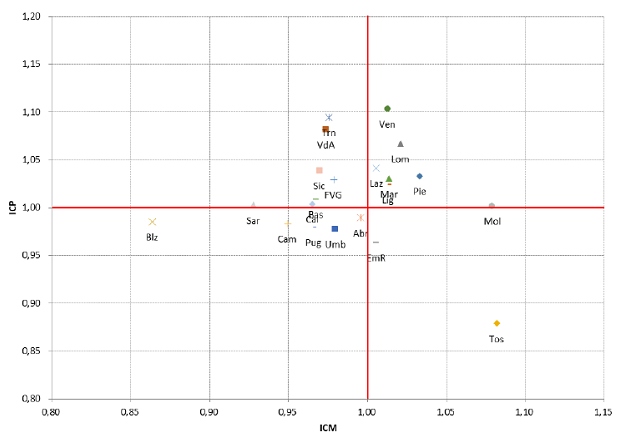
Dal 2012 il Ministero della Salute pubblica, ogni anno, nel Rapporto SDO, un diagramma che mette in relazione due indicatori sintetici di performance [figura 5], ormai classici per la descrizione dell’attività ospedaliera: l’Indice di Case Mix (ICM) e l’indice Comparativo di Performance (ICP), già definiti nei primi libri pubblicati in Italia sul tema dei DRG.
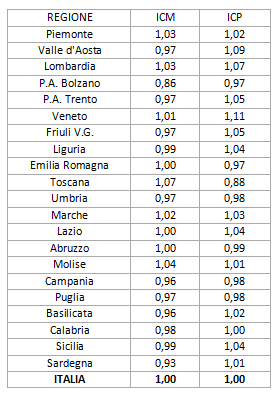
L’ICM confronta l’attività di ricovero di una data unità produttiva (nel caso in esame: le Regioni e le PA) con un indice costituito dalla degenza media DRG specifica di un insieme di riferimento (nel nostro caso: l’Italia). Se l’ICM è maggiore di 1, la casistica erogata dall’unità produttiva è composta da casi più complessi dello standard di riferimento.
L’ICP confronta l’attività di una data unità produttiva (sempre le Regioni e le Province Autonome) per una popolazione tipo di ricoverati, cioè per la composizione in DRG rilevata nell’insieme di riferimento (l’Italia). In pratica, se l’ICP è minore di 1, vuol dire che l’unità produttiva è più efficiente del riferimento, perché per una popolazione di ricoverati simile presenta ricoveri più brevi.
Figura 5. Confronto ICM - ICP, anno 2019 (fonte: Ministero della Salute, Rapporto sull’attività di ricovero ospedaliero – dati SDO 2019).
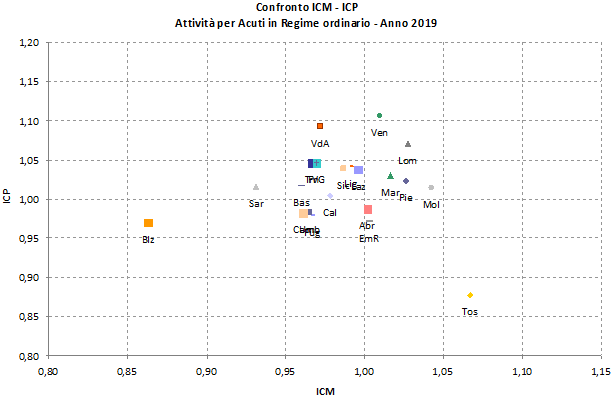 Il diagramma mostra che la maggior parte delle Regioni e la PA di Trento si collocano in un’area intorno al valore “1”. Ci sono due notevoli eccezioni:
Il diagramma mostra che la maggior parte delle Regioni e la PA di Trento si collocano in un’area intorno al valore “1”. Ci sono due notevoli eccezioni:
- la PA Bolzano che tratta in ospedale una casistica di minore complessità media rispetto alle altre Regioni;
- la Toscana, che, stabilmente dal 2012, per le motivazioni descritte precedentemente, riserva il ricovero a casi di maggiore complessità rispetto al resto d’Italia (+7%; ICM 1,07) e contemporaneamente lo fa con tempi di degenza più brevi (-12%; ICP 0,88). La tabella seguente elenca i valori di ICM e ICP dall’ultimo rapporto SDO [tabella 3].
Tabella 3. ICM e ICP, Regioni e PA, anno 2019 (Ministero della Salute, Rapporto sull’attività di ricovero ospedaliero – dati SDO 2019).
La mobilità inter-regionale
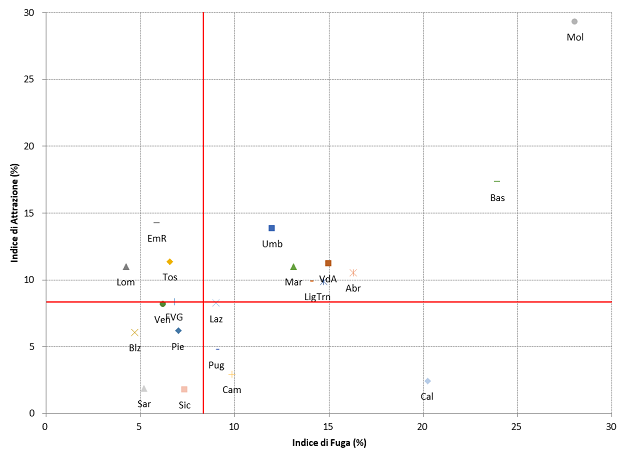
I ricoveri compressivamente erogati a cittadini al di fuori della regione di residenza nel 2019 sono stati 489.802, corrispondenti all’8,3%; nel 2018 erano stati 502.063 (sempre l’8,3%).
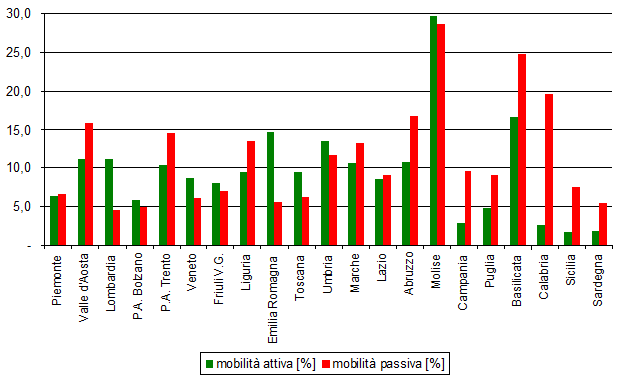
Il fenomeno è fortemente indicativo di disuguaglianza nell’accesso ai servizi sanitari. Secondo le aspettative, la difformità tra le diverse regioni è molto forte [figura 6].
La regione con i maggiori fenomeni di mobilità è il Molise, con una mobilità passiva del 28,6%, più che compensata dalla mobilità attiva del 29,7% (saldo attivo 1,1%).
Le regioni che soffrono il maggior saldo negativo sono la Calabria (-17,1%; passivo 19,6%; attivo 2,6%) e la Basilicata (-8,2%;passivo 24,7%; attivo 16,6%).
Le regioni con il maggior saldo attivo sono l’Emilia Romagna (+9%; passivo 5,7%; attivo 14,7%), la Lombardia (+6,6%; passivo 4,5%; attivo 11,1%), la Toscana (+3,1%; passivo 6,3%; attivo 9,4%) e il Veneto (+2,5%; passivo 6,1%; attivo 8,6%). Rispetto allo scorso anno, per la Toscana sono diminuiti il saldo percentuale (era stato +4,9% nel 2018) e la mobilità attiva (10,7% nel 2018), mentre è aumentata la mobilità passiva (5,8% nel 2018).
Figura 6. Percentuali di mobilità passiva e mobilità attiva, ricoveri ordinari per acuti, Regioni e PA, anno 2019 (fonte: Ministero della Salute, Rapporto sull’attività di ricovero ospedaliero – dati SDO 2019).
A cura di:
Fabrizio Gemmi, Agenzia regionale di sanità della Toscana

















 Il diagramma mostra che la maggior parte delle Regioni e la PA di Trento si collocano in un’area intorno al valore “1”. Ci sono due notevoli eccezioni:
Il diagramma mostra che la maggior parte delle Regioni e la PA di Trento si collocano in un’area intorno al valore “1”. Ci sono due notevoli eccezioni: